El estreñimiento es una dolencia muy común que afecta a más del 15% de los estadounidenses.
¿Qué es la función intestinal normal?
Después de comer, los alimentos se transportan a través del intestino delgado, donde se descomponen y se absorben los nutrientes. Los desechos líquidos restantes pasan al colon. El colon elimina el agua y ciertos electrolitos, transformando los desechos líquidos en una forma más sólida. Luego, pasan al recto, donde se almacenan hasta que llega el momento de la evacuación. La función intestinal se puede dividir en cuatro componentes principales:
Componentes principales:
Frecuencia: ¿con qué frecuencia evacua?
Facilidad de evacuación: ¿es necesario hacer fuerza?
Consistencia de las heces: ¿qué tan duras son?
Sensación de evacuación completa: ¿siente que las heces se quedan atascadas en el recto?
Existe una amplia gama de lo que se considera una frecuencia intestinal “normal”. Las evacuaciones intestinales deben ocurrir al menos cada 1-3 días y no más de tres veces al día. Las heces deben salir fácilmente y no requerir un esfuerzo excesivo. Por último, se debe experimentar una sensación de evacuación completa.
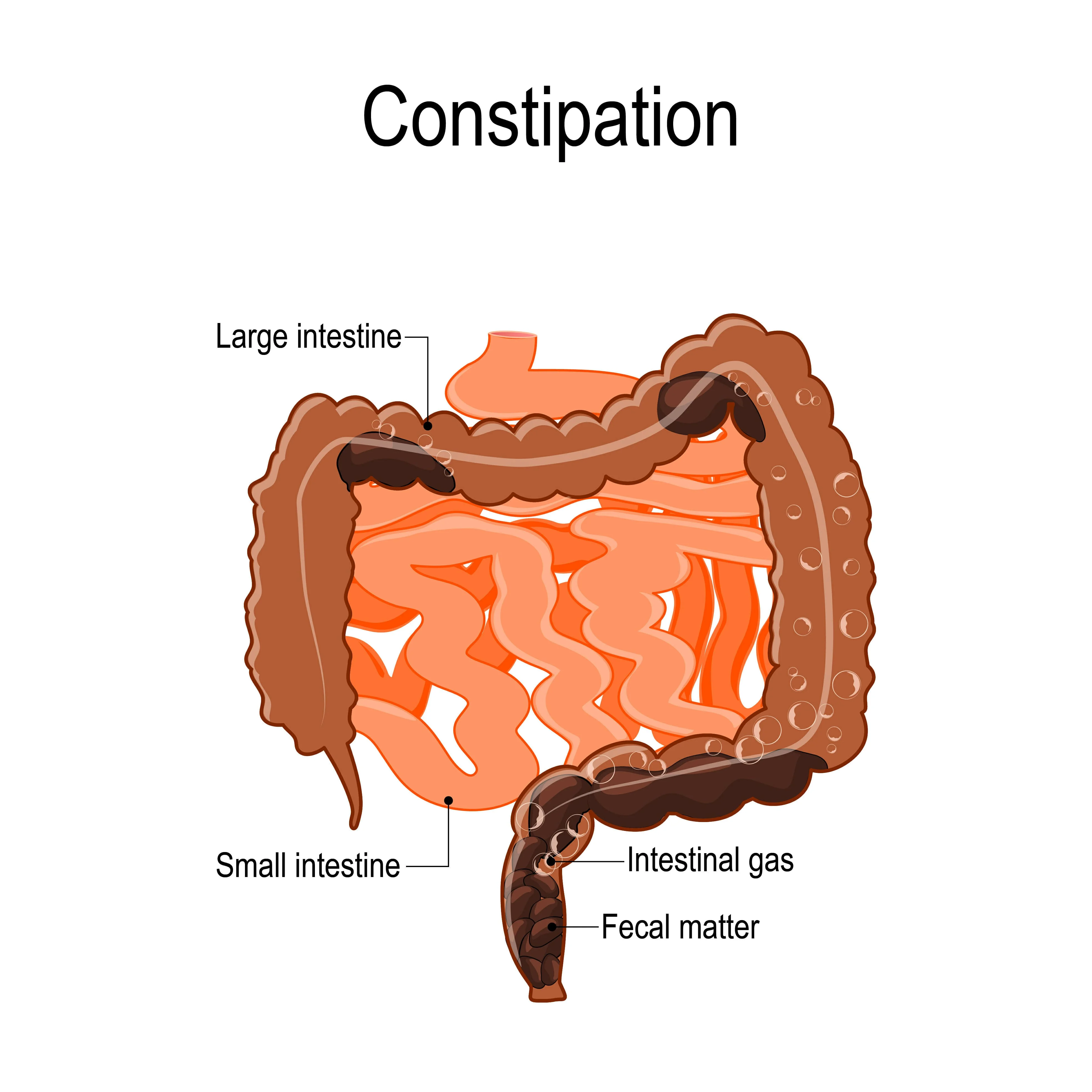
Definición de estreñimiento
Dados los cuatro componentes principales de la función intestinal descritos anteriormente, el estreñimiento puede significar cosas diferentes para cada persona. Para algunos, el estreñimiento puede significar evacuaciones intestinales poco frecuentes. Para otros, se trata de heces duras que pueden ser difíciles de expulsar y requieren un esfuerzo excesivo. Finalmente, el estreñimiento puede significar una evacuación intestinal que no se completa y deja a la persona con la sensación de que aún necesita ir al baño.
Algunos pacientes presentan una combinación de estos síntomas.
Con el fin de definir mejor el estreñimiento, el Consenso Multinacional de Roma estableció criterios específicos en el año 2000, que posteriormente se actualizaron por última vez en 2016:
- Menos de tres deposiciones por semana
- Esfuerzo al defecar más del 25% de las veces
- Heces duras más del 25% de las veces
- Evacuación incompleta o sensación de obstrucción más del 25% de las veces
- Necesidad de usar la mano para evacuar al menos el 25% de las veces
Es importante tener en cuenta que el estreñimiento debe diferenciarse del síndrome del intestino irritable, subtipo estreñimiento (SII-E), que se asocia con dolor abdominal, irregularidades en el ritmo intestinal (deposiciones blandas intermitentes no asociadas con laxantes) y dolor que se alivia al defecar.
¿Qué causa el estreñimiento?
Las causas del estreñimiento incluyen:
- Falta de fibra en la dieta
- Estilo de vida sedentario
- Deshidratación
- Afecciones médicas, como hipotiroidismo, diabetes, esclerodermia, lupus y depresión
- Medicamentos, como analgésicos narcóticos, medicamentos para la presión arterial y medicamentos psiquiátricos
- Disfunción intestinal, como inercia colónica, disinergia de los músculos del suelo pélvico y enfermedad de Hirschsprung
- Cáncer de colon o recto
- Cáncer anal
- Causas anatómicas, como enterocele, sigmoidocele, rectocele, intususcepción rectal o prolapso
- Estenosis o estrechamiento del colon causado por diverticulitis, enfermedad de Crohn, radiación e isquemia
¿Cómo se trata el estreñimiento?
En general, el estreñimiento se evita siguiendo las pautas básicas para una buena salud intestinal. La dieta, la ingesta de líquidos y la actividad física siempre deben ser los primeros pasos cuando una persona experimenta estreñimiento.
Fibra
Se recomienda consumir entre 25 y 35 gramos de fibra al día. Una dieta rica en panes integrales, cereales y barritas de fibra, además de frutas y verduras frescas, suele mejorar el tránsito intestinal al aumentar el volumen de las heces. Sin embargo, la fibra y los suplementos de fibra no son una solución para los malos hábitos alimenticios, como el consumo de alimentos fritos o grasos y la ingesta frecuente de carne roja. Una alimentación saludable es fundamental para la salud intestinal y el buen funcionamiento del intestino.
Agua
Estudios científicos han demostrado que beber de 6 a 8 vasos de agua al día (1,5 a 2 litros) ayuda a que las heces no se endurezcan y facilita su evacuación. El ejercicio regular, que puede ser tan sencillo como dar un paseo a paso ligero durante 30 minutos al día, también mejora el tránsito intestinal.
FUNCIÓN DE LOS LAXANTES
Existen muchos tipos diferentes de laxantes de venta libre.
Su mecanismo de acción varía y pueden ser muy eficaces para el alivio agudo del estreñimiento y, en raras ocasiones, pueden formar parte de una rutina habitual. Antes de recurrir al uso rutinario de laxantes, es importante consultar con su médico sobre sus síntomas, ya que podría ser necesario descartar una afección médica más grave.
Los laxantes irritantes (catárticos) estimulan la contracción de la pared intestinal. Ejemplos de esta clase de laxantes incluyen la senna, la cáscara sagrada o los medicamentos a base de bisacodilo. El uso prolongado de estos laxantes estimulantes puede generar tolerancia y, con el tiempo, la función intestinal puede verse afectada. Generalmente, no se recomienda su uso crónico.
Otra clase de laxantes son los laxantes osmóticos, que promueven la retención de agua en el intestino. Estos laxantes pueden estar basados en sales o azúcares como moléculas activas que crean el efecto osmótico (atrayendo agua al colon). Se pueden encontrar azúcares como la lactulosa o la sacarosa. Los productos a base de magnesio (Leche de Magnesia®, suplementos de magnesio) también pueden actuar como laxantes osmóticos, aunque se debe tener precaución en pacientes con problemas renales, ya que este tipo de laxantes pueden causar desequilibrios electrolíticos. El polietilenglicol 3350 (MiraLAX®) es un laxante osmótico de venta libre que aumenta la frecuencia de las deposiciones y se recomienda comúnmente debido a su seguridad. Otros laxantes facilitan la evacuación intestinal al modificar la composición de las heces. El aceite mineral previene la pérdida de líquidos al recubrir las heces. El docusato sódico (Colace®) mejora la penetración del agua en las heces, ablandándolas, pero no es un laxante propiamente dicho. Los enemas y supositorios también se han utilizado para tratar el estreñimiento.
La terapia con enemas y supositorios estimula la defecación mediante la distensión del recto (solución salina), la irritación (jabón líquido, Fleets®, bisacodilo) o el ablandamiento de las heces (supositorio de glicerina). Desafortunadamente, una desventaja de esta estrategia es que puede generar dependencia, y la tolerancia a dicha estimulación puede disminuir su eficacia a largo plazo.
Es importante recalcar que, si bien los laxantes, los enemas y los supositorios pueden ser útiles para tratar el estreñimiento, se desaconseja su uso crónico sin consultar previamente con su médico para descartar cualquier afección más grave.
Medicamentos específicos para tratar el estreñimiento
Existen terapias médicas específicas para tratar el estreñimiento. Estas terapias solo se recetan en determinadas circunstancias y el costo puede ser un factor a considerar. Un medicamento disponible es la lubiprostona (Amitiza®). Este medicamento actúa aumentando la secreción intestinal. Si bien es seguro, sus efectos secundarios incluyen diarrea, náuseas y dolores de cabeza, lo que puede limitar su eficacia. La linaclotida (Linzess®) está aprobada por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) como tratamiento para el estreñimiento. Este fármaco actúa aumentando la motilidad intestinal y la secreción. Otro medicamento, aprobado en Europa y Canadá para el tratamiento del estreñimiento en mujeres, la prucaloprida (Resolor®, Resotran®), actúa aumentando la motilidad intestinal. Lamentablemente, el número de hombres estudiados fue insuficiente para demostrar beneficios en este grupo. Actualmente, la prucaloprida aún no ha sido aprobada por la FDA, pero representa una posible opción de tratamiento futuro. Otro medicamento que trata el estreñimiento específico en personas que toman analgésicos narcóticos crónicos debido al dolor crónico resultante de una enfermedad avanzada es el bromuro de metilnaltrexona (Relistor®) y el naloxegol (Movantik®). Estos han sido aprobados para el estreñimiento inducido por opioides (EIO) y actúan contrarrestando los efectos negativos de los analgésicos narcóticos sobre la motilidad intestinal. Esto requiere, nuevamente, evaluación médica y receta.
El costo será un problema para quienes no tengan cobertura de medicamentos en su plan de cobertura para este fármaco relativamente nuevo.
Síntomas Asociados y Cuándo Buscar Ayuda
Saber cuándo el estreñimiento requiere evaluación profesional es fundamental. En general, si el estreñimiento se vuelve progresivo, ya sea en frecuencia o gravedad, y no se controla con las medidas sencillas descritas anteriormente, se debe buscar atención médica. El estreñimiento suele ir acompañado de otros síntomas que pueden ser muy importantes para determinar la naturaleza del problema y saber cuándo consultar a un médico. No es raro que el estreñimiento se asocie con hinchazón, náuseas leves y, a veces, cólicos leves, síntomas que generalmente se alivian con las deposiciones. Si las náuseas empeoran, si se presentan vómitos repetidos o si el dolor abdominal se vuelve intenso y constante, se debe buscar ayuda de inmediato. Asimismo, si el estreñimiento se asocia con un cambio en el tamaño de las heces (estrechas como un lápiz o una cinta), un cambio en la frecuencia de las deposiciones o si se observa sangre, se debe consultar a un médico.
¿Cómo se evalúa el estreñimiento?
Existen varias pruebas que se pueden considerar cuando el estreñimiento persiste a pesar de las medidas básicas o si se asocia con otros síntomas.
Los estudios diagnósticos para evaluar el estreñimiento incluyen:
Colonoscopia
Enema de bario
Colonografía por TC (colonoscopia virtual)
Estudio de tránsito colónico (estudio Sitzmarks®)
Manometría anorrectal
Defecografía: fluoroscópica (tradicional) o resonancia magnética dinámica
Colonoscopia
La colonoscopia es una prueba en la que se introduce un tubo flexible con luz y una cámara de video en su extremo a través del ano, el recto y el colon, lo que permite visualizar la luz intestinal e inspeccionar crecimientos como pólipos o masas. El cáncer colorrectal es común en EE. UU. y siempre debe considerarse como una de las principales causas de obstrucción del colon y de estreñimiento. La colonoscopia tiene la ventaja de la sedación del paciente y, por lo general, se tolera mejor. No debe realizarse una colonoscopia cuando se sospecha diverticulitis aguda debido al riesgo de perforación. La colonoscopia tiene un riesgo muy bajo (aproximadamente 1 de cada 1000) de perforar el colon o causar una hemorragia lo suficientemente grave como para requerir una transfusión de sangre o cirugía. Sin embargo, es la prueba más sensible para detectar pólipos (crecimientos precancerosos), permite su extirpación y facilita la biopsia de cualquier otra lesión detectada.
Enema de bario
El enema de bario es una prueba radiológica que consiste en la introducción de un enema con contraste en el recto y el colon, seguido de múltiples radiografías abdominales. Esta prueba proporciona información sobre la luz intestinal y la presencia de masas o estrechamiento de la misma. Se realiza con menos frecuencia que la colonoscopia, pero puede ser complementaria a esta última al evaluar el estrechamiento intestinal debido a cicatrices. Las desventajas de un enema de bario son que requiere una limpieza intestinal previa, se realiza con el paciente despierto, no es tan sensible para detectar pólipos y, si el resultado es anormal, requiere una colonoscopia posterior para una evaluación más exhaustiva.
Colonoscopia virtual
Una tomografía computarizada (TC) especial del abdomen y la pelvis (colonografía por TC) o una “colonoscopia virtual” también pueden considerarse como un estudio radiológico alternativo, pero, al igual que en el caso de un enema de bario anormal, sería necesaria una colonoscopia si se detectaran anomalías. Por lo tanto, si bien existen opciones, la colonoscopia diagnóstica generalmente se considera la prueba inicial de elección en una persona con síntomas de estreñimiento.
En raras ocasiones, el estreñimiento severo se produce por la falta de actividad muscular del colon y la incapacidad para expulsar las heces hacia el recto. Esta condición, conocida como inercia colónica, provoca un estreñimiento profundo en el que los pacientes a menudo no evacuan durante semanas. Este tipo de estreñimiento suele desarrollarse en la infancia, aunque no siempre. Puede representar tan solo un diez por ciento de todos los pacientes que acuden a consulta médica para la evaluación del estreñimiento. Se desconoce la causa de la inercia colónica. La evaluación incluye una colonoscopia o un enema de bario para detectar obstrucciones mecánicas. Si no se encuentra ninguna obstrucción, la capacidad del colon para impulsar las heces se puede determinar mediante un estudio de tránsito colónico, en el que el paciente ingiere una cápsula (Sitzmarks®) con pequeños anillos que se visualizan en una radiografía, seguida de radiografías seriadas para evaluar el recorrido de los anillos a través del tracto intestinal. En el método simplificado, se ingiere una cápsula el domingo y se realizan radiografías abdominales los días lunes, miércoles y viernes. Generalmente, todos los anillos se expulsan al quinto día. Un estudio anormal se identifica cuando 6 de 24 anillos (>20%) permanecen dentro del tracto intestinal y existen dos patrones particulares que pueden presentarse. Si más del 20% (6 o más) de los marcadores permanecen distribuidos por todo el colon, el estudio sugiere inercia colónica o actividad muscular deficiente del colon y la incapacidad del colon para impulsar las heces (Figura 3). Si más del 20 % de los marcadores permanecen, pero se desplazan hacia el recto sin ser expulsados, esto sugeriría una actividad muscular normal del colon, pero indicaría un problema con los músculos del suelo pélvico (Figura 4). Esto se conoce como defecación disinérgica o síndrome de disfunción del desfiladero pélvico (SDP). Los músculos del suelo pélvico pueden no relajarse de forma coordinada (es decir, disfunción del suelo pélvico, disinergia pélvica, músculo puborrectal no relajado) para permitir la evacuación. Puede existir una anomalía anatómica que inhiba o bloquee la evacuación normal, como un enterocele, sigmoidocele, rectocele o prolapso rectal.
Manometría anal
La función del suelo pélvico se puede evaluar mediante exploración física, valorando la capacidad del esfínter anal y los músculos del suelo pélvico para contraerse y relajarse normalmente. Para confirmar posibles trastornos del esfínter anal, los músculos del suelo pélvico o la función del suelo pélvico, se puede realizar un estudio llamado “manometría anal” para medir la presión de los músculos en reposo y durante la contracción. La manometría anal debe considerarse para evaluar la obstrucción de la salida cuando el paciente siente distensión rectal y el deseo de defecar, pero al intentar evacuar, no lo consigue. Esto sugiere una posible obstrucción pélvica o anal de la salida como causa del estreñimiento. La manometría se realiza insertando un tubo delgado en el canal anal y el recto, y midiendo la presión con diversas maniobras. La prueba mide la presión en reposo, al contraer voluntariamente y al intentar evacuar. Además, se puede inflar un pequeño balón en la punta del catéter para evaluar la sensación de llenado rectal. Nuevamente, la función intestinal normal requiere la capacidad de percibir cuándo el recto se llena y se distiende. El inflado del balón también evalúa un importante reflejo de los músculos del esfínter anal. Normalmente, durante el llenado y la distensión rectal —simulados por el inflado del balón— se espera que las presiones medidas en el canal anal disminuyan brevemente. Este reflejo se conoce como reflejo rectoanal inhibitorio, y su ausencia puede indicar una falta de relajación de los músculos del esfínter que impide la evacuación. Tanto la enfermedad de Chagas (causada por un parásito, generalmente presente en Brasil) como la enfermedad de Hirschsprung (una ausencia congénita de terminaciones nerviosas en el músculo del esfínter anal) provocan la incapacidad de estos músculos para relajarse y, por lo tanto, impiden la evacuación normal de las heces.
Además, la manometría anal puede detectar la contracción, en lugar de la relajación, de los músculos del suelo pélvico durante el intento de evacuar, lo que puede representar una pérdida del reflejo coordinado normal. Esta falta de relajación de los músculos del suelo pélvico también provoca la incapacidad para eliminar las heces. Durante la manometría anal, se puede realizar una prueba de expulsión de balón. El balón del catéter se infla a 60 mililitros y se le indica al paciente que lo expulse. Si el paciente no puede expulsar el balón en un minuto, la prueba es anormal e sugiere una disfunción de la salida anal o del suelo pélvico como causa del estreñimiento.
La defecografía es una prueba radiológica adicional que se utiliza para evaluar la capacidad del paciente para evacuar correctamente las heces. Esta prueba consiste en ingerir bario por vía oral para llenar el intestino delgado e introducir un enema de bario espeso o pasta (con una consistencia similar a la de la avena) en el recto. A continuación, el paciente se sienta en un inodoro especial y se realiza una fluoroscopia (radiografías dinámicas) mientras intenta evacuar la pasta del recto. Esto permite evaluar el movimiento coordinado del recto y los músculos del suelo pélvico para facilitar la evacuación rectal, así como detectar posibles anomalías anatómicas que puedan inhibir o bloquear la eliminación. Una variante de esta prueba es la resonancia magnética dinámica.
Además de identificar casos en los que los músculos del suelo pélvico no se relajan normalmente durante la defecación (disinergia pélvica), también se pueden descubrir otras anomalías anatómicas. Un enterocele es un tipo de hernia en el suelo pélvico donde el intestino delgado se introduce entre la vagina y el recto, ocluyéndolo durante la defecación.
De manera similar, un sigmoidocele se produce cuando el colon sigmoide desciende hacia un defecto del suelo pélvico y obstruye el recto. La intususcepción rectal o el prolapso rectal también pueden causar oclusión al bloquear internamente el recto. Un rectocele es una protrusión del recto hacia la pared posterior de la vagina, que retiene las heces e impide el paso normal de las mismas. Estas anomalías se visualizan mediante defecografía. La identificación de dichas anomalías permite seleccionar cuidadosamente a los pacientes que podrían beneficiarse de la reparación y corrección quirúrgica.
Tratamiento del estreñimiento severo y trastornos específicos
En casos de falta de relajación del suelo pélvico (disinergia muscular del suelo pélvico), los fisioterapeutas pueden ayudar a los pacientes a reeducar sus músculos mediante técnicas especiales (biorretroalimentación) para mejorar la sensación de plenitud rectal y la relajación muscular pélvica, facilitando así la evacuación.
Los objetivos de la biorretroalimentación son dos: corregir la disinergia o descoordinación de los músculos abdominales, rectales, puborrectales y del esfínter anal para lograr una evacuación normal y completa; y, en segundo lugar, mejorar la percepción sensorial rectal (llenado o distensión rectal) en pacientes con sensibilidad rectal reducida. Los programas de terapia varían, pero una sesión de entrenamiento suele durar una hora. Los pacientes generalmente reciben terapia cada dos semanas y, en promedio, se requieren de cuatro a seis sesiones. Los refuerzos posteriores a las seis semanas, tres meses, seis meses y doce meses pueden proporcionar beneficios adicionales y mejorar el pronóstico a largo plazo de estos pacientes, pero su eficacia no ha sido validada.
Los resultados de la biorretroalimentación varían según los parámetros evaluados. Se han publicado varios ensayos controlados aleatorizados en adultos con disinergia. Si bien los estudios difieren en sus métodos, todos concluyen que la terapia de biorretroalimentación es superior a otros tratamientos convencionales como la dieta, el ejercicio, el uso de laxantes y otras terapias. Identificar a los pacientes con disinergia probablemente conduzca al alivio del estreñimiento con biorretroalimentación. Lamentablemente, esta terapia parece limitada por la escasez de fisioterapeutas especializados en trastornos del suelo pélvico.
Cirugía:
El estreñimiento es un problema que rara vez se trata con cirugía, pero se puede considerar la extirpación del colon para el estreñimiento por tránsito lento. Los pacientes candidatos a la corrección quirúrgica del estreñimiento deben ser evaluados exhaustivamente para descartar la presencia de disinergia defecativa y verificar que un médico realice un vaciamiento gástrico y un tránsito intestinal normales, además de someterse a las pruebas pertinentes. Estos pacientes también deben haber fracasado con el tratamiento médico máximo.
La inercia colónica o estreñimiento de tránsito lento se refiere a la falta de movimiento normal de las heces a través del colon, lo que resulta en deposiciones poco frecuentes. El procedimiento quirúrgico para tratar el estreñimiento de tránsito lento consiste en la extirpación del colon (colectomía abdominal total - CAT) con la reconexión del intestino delgado al recto (anastomosis ileorrectal - IRA) o, alternativamente, la creación de una ileostomía terminal (extracción del intestino a través de la pared abdominal y la piel para su vaciado en una bolsa). El procedimiento a menudo se puede realizar mediante laparoscopia, utilizando una técnica guiada por cámara, instrumental pequeño, incisiones pequeñas, menos dolor, una recuperación más rápida y un retorno más pronto a las actividades habituales. Tras la colecistectomía total con inercia (TAC con IRA), el paciente puede esperar tener varias deposiciones blandas (de 3 a 5) al día. Si bien la TAC con IRA alivia eficazmente el estreñimiento, persisten problemas importantes con respecto a la percepción del paciente sobre la calidad de vida y la satisfacción con este tratamiento.
La TAC con IRA puede asociarse con dolor abdominal, diarrea, incontinencia y recurrencia del estreñimiento. Se debe informar a los pacientes que el dolor abdominal y la distensión pueden persistir después de la cirugía, incluso después de la normalización de la frecuencia intestinal. Un grupo específico de pacientes vulnerables a resultados adversos tras la TAC con IRA son aquellos que han sufrido abuso sexual previo. Estos pacientes, en particular, requieren mayor atención médica post-colectomía para las molestias abdominales. Por lo tanto, antes de la cirugía para la inercia colónica, se debe informar exhaustivamente a los pacientes sobre el riesgo de persistencia de los síntomas y la posibilidad de que desarrollen nuevos síntomas después de la cirugía.
Como se mencionó anteriormente, las hernias del suelo pélvico y el rectocele rectal pueden repararse una vez detectados mediante defecografía.
Por último, ciertas enfermedades que estrechan el intestino debido a inflamación (diverticulitis, enfermedad de Crohn, colitis ulcerosa, colitis isquémica) o a cáncer colorrectal requieren cirugía.
Es fundamental destacar que la cirugía en el tratamiento del estreñimiento se utiliza para enfermedades o trastornos muy específicos. En realidad, los pacientes con estreñimiento rara vez requieren cirugía. La derivación a un cirujano colorrectal debe considerarse una oportunidad para que un experto evalúe al paciente de la manera más eficiente y lógica, con la esperanza de lograr un tratamiento eficaz y racional del estreñimiento.
Resumen
El estreñimiento es una dolencia común que generalmente se evita o se trata con una alimentación adecuada para aumentar la ingesta de fibra y líquidos, y con cambios en el estilo de vida, como el ejercicio regular. Si estas medidas no mejoran sus hábitos intestinales, consulte a su médico o profesional de la salud para que lo evalúe. No se deben tomar laxantes con regularidad sin antes consultar a un profesional de la salud. Por último, si el estreñimiento se asocia con síntomas como náuseas y vómitos, dolor abdominal agudo o sangrado rectal, debe buscar atención médica de inmediato para determinar la causa. El tratamiento médico suele ser eficaz para aliviar los síntomas, mientras que la cirugía se reserva para situaciones muy específicas y ofrece buenos resultados en el paciente adecuado.
Reviews & Testimonials
Contacto
Por favor, no dudes en llamarnos al 602-932-5660 o contactarnos a través de nuestro formulario en línea para obtener información y asistencia relacionada con la salud del colon, consultas médicas u otros temas relacionados.
